Witam po dłuższej przerwie od blogowania! W ostatnim czasie działo się u mnie dużo, ale najbardziej istotną kwestią dla większości czytających jest to, że wystartowałem na Instagramie z profilem dedykowanym SIBO i innym problemom jelitowym. Dlatego jeśli jesteś zainteresowany tą tematyką to w tym miejscu zostawiam Ci odnośnik do profilu i serdecznie zachęcam do jego obserwowania!
Do rzeczy, tematem dzisiejszego wpisu jest wędrujący kompleks motoryczny (MMC), a konkretnie najczęstsze przyczyny, które prowadzą do jego uszkodzenia i dlaczego jest on tak bardzo istotny w leczeniu oraz zapobieganiu nawrotom SIBO.
W dużej mierze będę tutaj bazował na treściach z zagranicznego bloga prowadzonego przez dietetyczkę Amy Hollenkamp, ale ona zrobiła to dość solidnie, więc dlaczego by nie skorzystać? 🙂
Wędrujący kompleks motoryczny (MMC) – co to jest?
Wędrujący kompleks motoryczny jest często określany „sprzątaczem” czy „gospodynią jelit” i nie bez powodu. Jego głównym zadaniem jest oczyszczanie przewodu pokarmowego z zalegających tam resztek pokarmowych, toksyn czy nadmiaru bakterii.
Ciekawostka – znacie to specyficzne uczucie burczenia w brzuchu, kiedy organizm daje nam (i wszystkim osobom w otoczeniu) jasny sygnał, że jest głodny i domaga się spożycia posiłku? To burczenie często jest właśnie oznaką aktywności MMC, a więc sprzątania w naszym przewodzie pokarmowym. Jeśli więc zmagasz się z SIBO i czasami takie burczenie się pojawi – spójrz na to nieco bardziej przychylnym okiem i może nie biegnij od razu po jakąś przekąskę 😊
Mówiąc wprost – MMC sprawia, że śmieci zamiast zalegać tam gdzie nie powinny (czyt. w żołądku i jelitach) – przesuwają się ku dołowi, a następnie są wydalane razem z kupą.
Jeśli wędrujący kompleks motoryczny ulegnie uszkodzeniu, zaczynają się problemy. Mianowicie odwrotnie niż wyżej – śmieci zaczynają zalegać nam w jelitach, co sprzyja namnażaniu bakterii i w konsekwencji rozwojowi SIBO.
Wędrujący kompleks mioelektryczny a SIBO – jaki jest związek?
U pacjentów z SIBO wędrujący kompleks motoryczny często ulega uszkodzeniu.
Potwierdziło to kilka badań: u części pacjentów z SIBO lub zespołem jelita drażliwego III faza MMC (najbardziej istotna!) nie była w ogóle obecna, a u części cykl MMC był znacznie krótszy, zaś siła i częstość skurczów znacznie obniżona [1 , 2]
Oznacza to w praktyce, że oczyszczanie przewodu pokarmowego u wielu osób z SIBO może być zaburzone i sprzyja utrzymywaniu się SIBO (a być może jest nawet jedną z głównych jego przyczyn). W takim przypadku sama kuracja antybiotykowa niestety niewiele pomoże i bardzo szybko po jej zakończeniu nastąpi nawrót SIBO.
Mam nadzieje, że nie ma więc nikt wątpliwości, że prawidłowa funkcja MMC u pacjentów z SIBO jest cholernie ważna. Pojawia się zatem całkiem logiczne pytanie – co sprawia, że MMC ulega uszkodzeniu i jak możemy to naprawić?
Już śpieszę z odpowiedzią na to pytanie!
Co hamuje funkcję MMC?
Lista przyczyn, które mogą doprowadzić do uszkodzenia MMC jest naprawdę bardzo szeroka. Mało tego, część z nich może się na siebie nakładać i w rzeczywistości większość pacjentów zmaga się z więcej niż 1 przyczyną.
Ale przejdźmy do rzeczy – lista 10 najczęstszych przyczyn zaburzonego MMC!
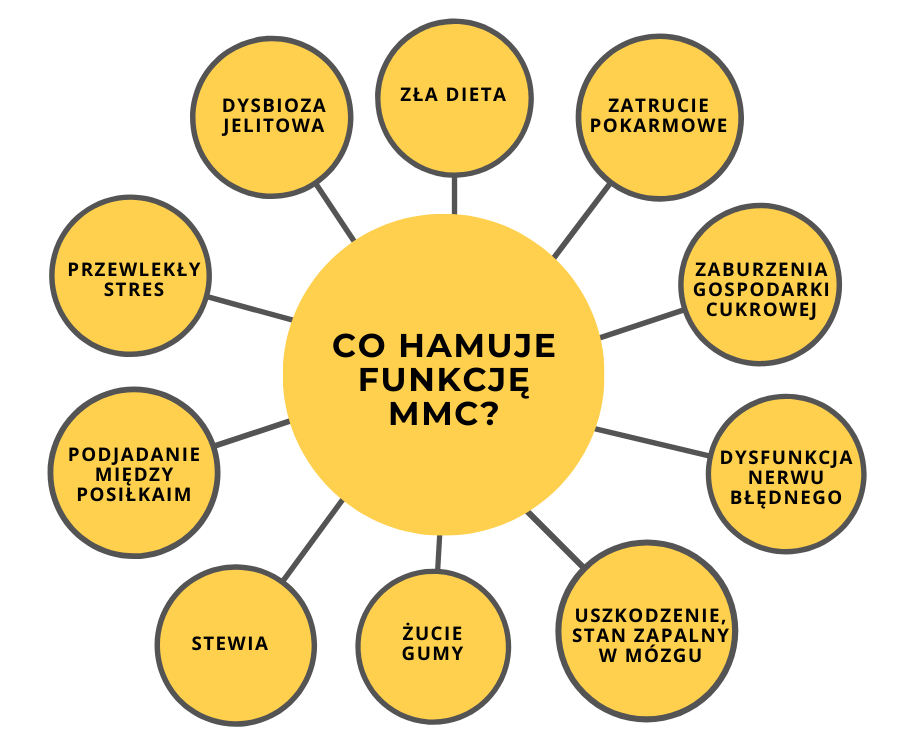
1. Poinfekcyjne uszkodzenie MMC
U części osób upośledzenie funkcji MMC może być skutkiem zatrucia pokarmowego przebytego w przeszłości. Rezaie i wsp. wykazali, że infekcja określonymi patogenami może prowadzić do wytworzenia przeciwciał przeciw cytotoksycznej toksynie bakteryjnej B (CdtB) oraz winkulinie, a to prowadzi do trwałego zaburzenia MMC [3].
Jest to uszkodzenie MMC na tle autoimmunologicznym, które mocno predysponuje do rozwoju SIBO oraz zespołu jelita drażliwego (zwłaszcza postaci biegunkowej). Leczenie przyczynowe na ten moment nie jest możliwe, ale unikając kolejnych infekcji po pewnym czasie powinno dojść do spadku poziomu przeciwciał oraz poprawy funkcji MMC.
2. Zaburzenia gospodarki cukrowej
Nadmierne stężenie cukru we krwi (hiperglikemia) ma szkodliwy wpływ na cały jelitowy układ nerwowy. I nawet jeśli nie cierpisz na cukrzycę – nie oznacza to, że ten problem Ciebie nie dotyczy!
Hiperglikemia u osób zdrowych powoduje skrócenie cyklu MMC – głównie poprzez upośledzenie funkcji nerwu błędnego (najważniejszego nerwu w całym jelitowym układzie nerwowym!) [4]. Już stężenia glukozy we krwi wynoszące 140 i 175 mg/dl skutecznie hamują aktywność III fazy MMC w żołądku, podczas gdy progiem do stwierdzenia cukrzycy są stężenia wynoszące 200 mg/dl [5].
Z moich obserwacji wiele osób zmagających się z SIBO ma również insulinooporność. Jest to stan, który sprzyja utrzymywaniu się wysokich poziomów glukozy we krwi, a zatem może prowadzić również do upośledzenia funkcji MMC.
Więcej o związku hiperglikemii z SIBO i o tym jak diagnozować insulinooporność pisałem tutaj.
3. Niedoczynność tarczycy
Niski poziom hormonów tarczycy spowalnia przepływ pokarmu przez żołądek i jelita. W przypadku niedoczynności tarczycy wydłużeniu ulega I faza MMC, natomiast istotnemu skróceniu faza II i III (najbardziej istotna pod kątem SIBO!) [6]. W rzeczywistości wykazano, że SIBO zdecydowanie częściej występuje u osób z niedoczynnością tarczycy w porównaniu do osób zdrowych [7].
Ogólnie prawidłowa funkcja tarczycy jest niezbędna dla zdrowia jelit i z tego powodu pacjentom, którzy trafią do mnie na konsultacje zawsze jako podstawę zalecam wykonanie badań tarczycy tj.: TSH, fT3 i fT4 (a czasami również przeciwciał aTPO i aTG).
4. Dysfunkcja nerwu błędnego
Nerw błędny jest najdłuższym nerwem czaszkowym, który jest głównym połączeniem naszego mózgu z jelitami. To w dużym stopniu od jego funkcji zależy nasze trawienie czy motoryka przewodu pokarmowego.
Zmniejszona aktywność nerwu błędnego lub jego uszkodzenie (np. w czasie operacji lub wypadku) może poważnie zaburzyć motorykę jelit i ostatecznie doprowadzić do rozwoju SIBO, ale również wielu innych problemów zdrowotnych [8].
Funkcję nerwu błędnego można ocenić m.in. poprzez pomiar HRV, ocenę odruchu wymiotnego czy też pomiary tętna i ciśnienia krwi (w spoczynku oraz przy zmianie pozycji ciała z leżącej na stojącą).
PS. Istnieje wiele ciekawych ćwiczeń aktywujących nerw błędny – na pewno za jakiś czas zrobię o tym fajny artykuł!
5. Uszkodzenie mózgu i neurozapalenie
Jak wspomniałem, między jelitami i mózgiem istnieje połączenie, które określa się jako „oś jelitowo-mózgową”. Mówiąc bardzo prosto – to co dzieje się w jelitach może wpływać na nasz mózg i tak samo odwrotnie – to co dzieje się w mózgu może wpłynąć na to jak funkcjonują nasze jelita.
Zdecydowana większości osób (jeśli nie wszystkie) z urazami mózgu, neurodegeneracją czy neurozapaleniem rozwija również dysfunkcję jelit. W badaniach wykazano, że już po 6 godzinach od urazowego uszkodzenia mózgu dochodzi do martwicy kosmków jelitowych i zwiększonej przepuszczalności jelit [9].
Czy jest to bardzo częste? Cóż, spodobały mi się słowa Datisa Kharraziana, który powiedział, że jeśli pali się w jelitach, płonie również mózg – i ciężko się z tym nie zgodzić.
Niezależnie od tego co wywołało u Ciebie dysfunkcję jelit i SIBO, prawdopodobnie wpływa również na stan Twojego mózgu. Może to dodatkowo osłabiać funkcję nerwu błędnego (a zatem również funkcję MMC), co sprzyja utrzymywaniu się stanu zapalnego zarówno w jelitach jak i w mózgu.
6. Podjadanie między posiłkami
Unikanie jakiegokolwiek podjadania między głównymi posiłkami jest podstawową zasadą żywienia w SIBO. Spożycie jakiejkolwiek przekąski (nawet 1 gryz!) czy łyk słodkiego napoju będzie przerywać funkcję MMC, a więc hamować oczyszczanie naszego przewodu pokarmowego i sprzyjać rozwojowi bakterii w jelitach.
Mówiąc prościej: należy jeść 3-4 posiłki w ciągu dnia, w odstępach co najmniej 4 godzinnych i pomiędzy tymi posiłkami nie wkładać do ust najlepiej nic poza czystą wodą niegazowaną.
7. Żucie gumy
Guma do żucia jest przeciwwskazana w SIBO z dwóch głównych powodów:
- guma do żucia często obfituje w alkohole cukrowe (sorbitol, malitol, ksylitol), które należą do grupy FODMAP i spożywane w większej ilości mogą powodować dolegliwości żołądkowo-jelitowe,
- żucie gumy daje fałszywy sygnał dla naszego mózgu, że przystępujemy do spożywania posiłku. Mózg aktywuje wówczas fazę głowową trawienia (zwiększa wydzielanie soków trawiennych, natomiast hamuje działanie MMC). Z tego powodu najlepiej całkowicie unikać żucia gumy między posiłkami jeśli naszym celem jest poprawa funkcji MMC.
8. Stewia
Mark Pimentel twierdzi, że stewia hamuje funkcję MMC [10]. Nie ma jednak na ten temat żadnych badań i ciężko powiedzieć jak długotrwały jest to efekt (być może wystarczy po prostu unikać stewii między posiłkami).
9. Przewlekły stres
Pod wpływem stresu dochodzi do aktywacji osi HPA (podwzgórze-przysadka-nadnercza), czego skutkiem jest zwiększone uwalnianie hormonów i neuroprzekaźników stresowych tj. kortyzol, adrenalina czy norepinefryna.
Przewlekła aktywacja osi HPA upośledza funkcję bariery jelitowej, sprzyja rozwojowi bakterii chorobotwórczych w jelitach i poprzez zmiany w sygnalizacji nerwu błędnego oraz jelitowego układu nerwowego – zaburza motorykę przewodu pokarmowego [11].
W badaniach potwierdzono, że stres bezpośrednio hamuje funkcję MMC na czczo u ludzi [12]. Hamowanie MMC jest prawdopodobnie spowodowane wydzielaniem CRH, które hamuje motorykę górnego odcinka przewodu pokarmowego, natomiast przyspiesza dolnego (dlatego pod wpływem stresu wiele osób doświadcza biegunki) [13].
Pragnę tutaj zauważyć, że stres nie odnosi się tutaj wyłącznie do sfery psychicznej (chociaż jest to bardzo ważny aspekt). Istotnym źródłem stresu u wielu osób może być chociażby nadmierna aktywność fizyczna, głodzenie się czy zaburzenia rytmu dobowego.
10. Dysbioza jelitowa
Ciężko jest nie mieć dysbiozy jelitowej jeśli zmagamy się z SIBO. W końcu jedno wynika z drugiego. Niestety, równowaga mikrobiologiczna w jelitach jest jednym z ważniejszych punktów kształtujących funkcję MMC – ale dobra informacja jest taka, że możemy na to wpłynąć!
Naukowcy wykazali, że niektóre bakterie jelitowe mogą poprawić funkcję MMC, podczas gdy inne ją hamują. Przykładowo, podaż bakterii Bifidobacterium bifidum i Lactobacillus acidophilus skróciła pasaż jelitowy i wzmocniła aktywność MMC, podczas gdy Micrococcus luteus i Escherichia coli tłumiły aktywność MMC [14].
Bez wątpienia musimy więc dążyć do równowagi mikrobiologicznej w jelitach – sprawdzą się tutaj określone probiotyki, dieta bogata w błonnik lub też suplementacja niektórych frakcji błonnika (np. babki płesznik czy PHGG).
*Dieta low FODMAP oraz uboga w błonnik negatywnie wpływa na mikrobiotę jelitową i istotnie redukuje m.in. liczebność korzystnych mikroorganizmów z rodzaju Bifidobacterium. Zbyt długie stosowanie takiej diety może więc potencjalnie prowadzić do upośledzenia funkcji MMC.
Na wynos
Zmagasz się z SIBO? Przeanalizuj jeszcze raz wymienione czynniki i zastanów się czy któreś z nich mogą dotyczyć Ciebie. Jeśli odpowiesz twierdząco – wyeliminuj je, a jeśli jest taka potrzeba (np. podejrzewasz którąś z wymienionych chorób) – udaj się do lekarza w celu podjęcia odpowiedniej diagnostyki.
W następnym wpisie zajmiemy się drugą stroną medalu – czyli jak poprawić funkcję MMC poprzez dietę, suplementację i zmiany w stylu życia. Bądźcie czujni!
Masz problemy jelitowe i potrzebujesz konsultacji dietetycznej?
Wypełnij formularz współpracy, a z pewnością odezwę się do Ciebie!











Czy inne zaburzenia hormonalne przykładowo spory niedobór progesteronu, oraz zespół policystycznych jajników może być przyczyną zaburzonego MMC?
Tak. Hormony płciowe mają istotny wpływ na motorykę przewodu pokarmowego, a PCOS często wiąże się z zaburzeniami gospodarki cukrowej, które bezpośrednio mogą hamować MMC.
I jeszcze jedno pytanie – jak długa minimalna potrzebna jest przerwa przy poście przerywanym, aby MMC poprawnie funkcjonowało: 12h starczy czy to za mało?
Dziękuję
12 godzin jest okej 🙂
Dzień dobry,
czy herbatki ziołowe, suplementy np. chlorek magnezu, wit. C, woda z sokiem z cytryny, woda z kiszonej nie zaburzają MMC?
Większość z nich nie wpłynie istotnie na MMC, ale kwaśne tj. woda z kiszonek, sok z cytryny czy witamina C proponuję raczej ograniczyć w okresie postu.
Czy babka płesznik albo błonnik w postaci arbinogalaktanubczy gumy guar hydrolizowanej hamuje MMC gdy spożywany na czczo? Czy powinno się w takim razie spożywać błonnik wraz z posiłkiem?
Jest taka możliwość i raczej zachęcam do spożywania błonnika w okolicach posiłku.
Dzień dobry
Czy istnieje jakaś korelacja między SIBO a przewlekłym brakiem apetytu? Jeśli nie SIBO, gdzie można szukać przyczyny braku apetytu?
Przyczyn może być bardzo dużo i nie jestem w stanie ich zasugerować bez szczegółowego wywiadu. Jeśli chodzi o SIBO, nie jest to specyficzny objaw, ale czasami brak apetytu w SIBO występuje.
Jestem czujny,
Fajnie, że nie tylko przetłumaczyłeś, ale też ulepszyłeś jej post.